什么是细菌耐药性
细菌耐药性,作为细菌生存策略的一种独特展现,指的是细菌对原本具备杀伤或抑制作用的抗菌药物产生的不敏感性。这一现象导致了原本高效的治疗手段变得无效,药物难以再对细菌构成威胁。在抗菌治疗的战场上,细菌耐药性的出现就如同敌方披上了防护装甲,使得我们手中的治疗“利器”黯然失色,失去了原有的杀伤力。在20世纪前半段,抗生素的横空出世及其规模化生产,显著削弱了细菌感染对人类健康的威胁。然而,随着抗生素的“滥用”趋势日益加剧,耐药菌株的出现,导致了一个严峻的后果:众多患者因病原体对抗生素产生抗性而面临更高的死亡风险,这一转变对医学界及公共卫生领域构成了前所未有的挑战。
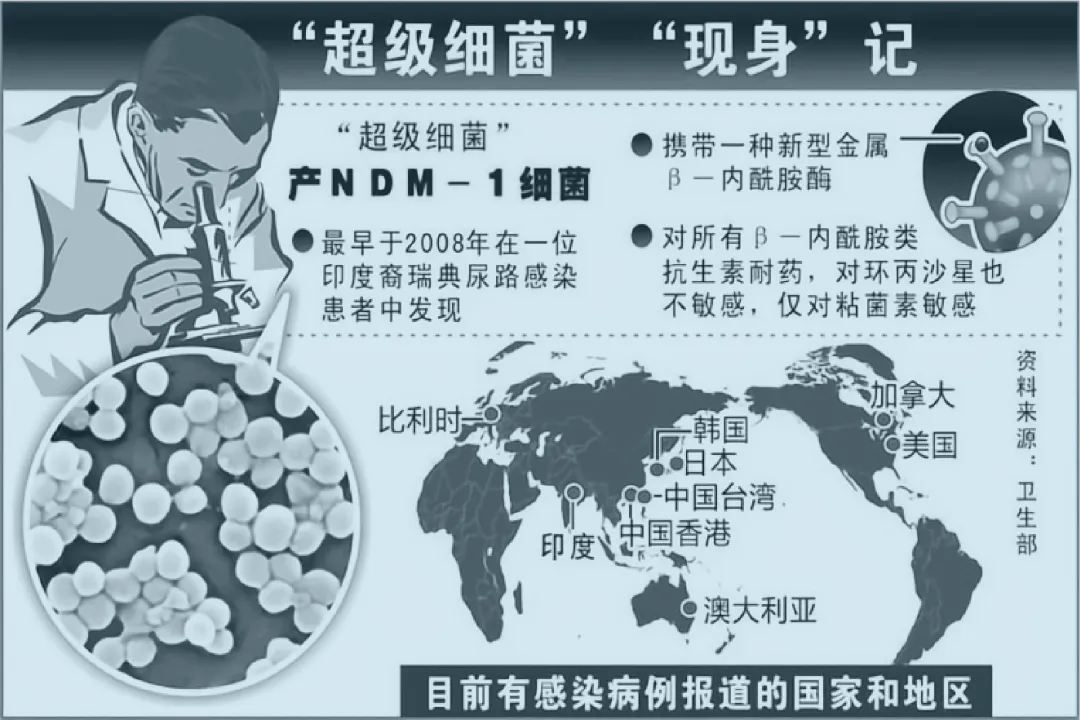
细菌耐药性的多重形成机制
1、自然选择
细菌耐药性的涌现,首要归因于自然界的筛选——进化适应。细菌以惊人的速度增殖,短时间内繁衍出庞大的子代群体。在此过程中,极少数细菌因基因的自然变异而获得了对抗生素的抵抗性。当抗生素被应用于治疗时,敏感的细菌种群被有效清除,而携带耐药性的突变体则得以幸存并继续繁衍,逐渐在细菌群落中占据优势,形成难以根除的耐药菌群。
2、基因突变
细菌耐药性的另一基石在于其遗传物质的随机变异——基因突变。在DNA复制的高频过程中,偶发的错误可能导致基因序列的改变,这些变化中偶有能赋予细菌耐药特性的。比如,基因序列的微调可能重构细菌细胞壁的构造,使其对抗生素的渗透变得棘手;或是调整代谢路径,使抗生素的靶标失效。尽管突变的发生具有偶然性,但庞大的细菌基数确保了总有一部分突变体能够展现出耐药性。
3、基因水平转移
细菌间还具备一种强大的基因交流能力——水平基因转移,这是耐药性快速传播的关键途径。这一过程涵盖了转化、接合与转导三种主要机制。转化涉及细菌从周围环境中直接摄取游离的DNA片段,纳入自身基因组;接合则是通过细胞间的直接接触,实现遗传信息的直接交换;而转导则巧妙地利用病毒(噬菌体)作为载体,将耐药基因从一个细菌细胞传递至另一个。这些高效的基因转移方式,极大地加速了耐药性的在细菌种群中的扩散。

细菌耐药性还会传播!
细菌耐药性的传播并不仅限于单一菌群内部,而是展现出跨越不同生态系统和宿主边界的复杂路径:
1、跨物种的交互感染
抗生素的应用范畴广泛,不仅涵盖了人类医疗领域,也深入到了畜牧业,用于预防和治疗牲畜的疾病。这一做法潜在地加剧了耐药性问题,因为当这些耐药菌通过食物链的传递进入人体时,就可能触发人类的耐药性感染。此外,与动物频繁接触的职业群体,如农民与畜牧业工人,也可能在不经意间成为耐药菌的携带媒介,进一步促进了耐药性的跨物种传播。
2、环境介质的广泛传播
随着含有抗生素残余的废水未经妥善处理即被排放至自然环境中,低浓度的抗生素持续暴露于各类细菌之中,为其耐药性的演化提供了温床。这一过程不仅限于水源,还扩展至土壤和空气之中,形成了一个广泛分布的耐药性细菌生态系统。这些受污染的环境介质成为了耐药性细菌滋长和扩散的重要渠道,对人类健康构成了潜在的长期威胁。
重视细菌耐药检测的好处
1、预防和控制感染
通过细菌耐药检测,可以及时发现和监控耐药菌的传播和变化,从而采取有效的预防措施,减少医院感染和社区感染的发生。
2、指导临床用药
尽早确定病原菌,根据耐药检测结果帮助医生根据细菌的耐药性选择合适的抗生素,避免不恰当的用药,提高治疗效果,减少不良反应,联合用药需具备适当适应症,联合后可产生相加或协同作用,以提高疗效、减少用药剂量,同时还可降低药物毒性和不良反应。防止抗菌药物的不合理使用:患者在病毒感染时不可使用抗生素,出现原因不明发热时通常以查明病因为主,而非急于应用抗生素。对于特殊人群,比如新生儿、儿童、孕妇及哺乳期患者,用药则更需要慎重,选药需慎重,务必选择安全有效的药物应用!
3、促进抗菌药物管理
医疗机构可以通过细菌耐药检测的报告,加强对抗菌药物的管理和使用,减少滥用和不当使用,提高抗菌药物的合理使用水平。
4、推动科学研究
细菌耐药检测为科研人员提供了宝贵的数据,有助于研究细菌耐药的机制和发展趋势,为开发新的抗菌药物和治疗方法提供科学依据。
5、提高公众意识
通过加强对细菌耐药性的认识,可以提高公众合理使用抗生素的意识,减少自行用药和过度用药现象。
分子诊断技术
革新抗菌药物耐药性应对策略
分子诊断技术正逐步确立其在病原体识别及其耐药机制中的核心地位,无论是作为独立手段还是辅助传统方法。相较于传统的基于培养的检测,基因型检测展现出更高的精确度与效率,其无需病原体分离培养,能在短短一小时内输出结果。该技术能直接锁定特异性耐药基因,并敏锐捕捉任何新兴突变,主要分为基于扩增、测序基础及杂交基础三类方式。其中,测序和分子杂交技术虽然具有高度的特异性,但由于成本高、数据解读难度大、技术依赖性以及灵敏度限制等因素,它们目前并不能成为临床常用的检测手段。随着技术的不断进步和成本的降低,核酸扩增技术(NAAT)技术在临床众多领域得到广泛应用。
核酸扩增技术(NAAT),特别是聚合酶链式反应(PCR),尤其是实时PCR(qPCR),通过扩增靶基因序列至可检测水平,成为常用手段。qPCR以其快速定量、高灵敏度、低污染风险及多路复用能力,在即时检测耐药病原体(MDR)方面展现出巨大潜力。作为临床微生物学的常规方法,qPCR通过实时数据监测、高度自动化及在抗生素存在下测量细菌生长过程中的基因组拷贝数,实现了耐药与敏感菌株的表型区分。
小结:由于分子药敏具有时效快的优势,临床可先根据分子药敏的结果进行用药,待表型药敏结果出来后再经临床综合判断是否需要进一步调整治疗方案。可节约患者等待的时间,更快更精准得到有效治疗。
鲲鹏基因
iFIND®全自动核酸检测分析系统

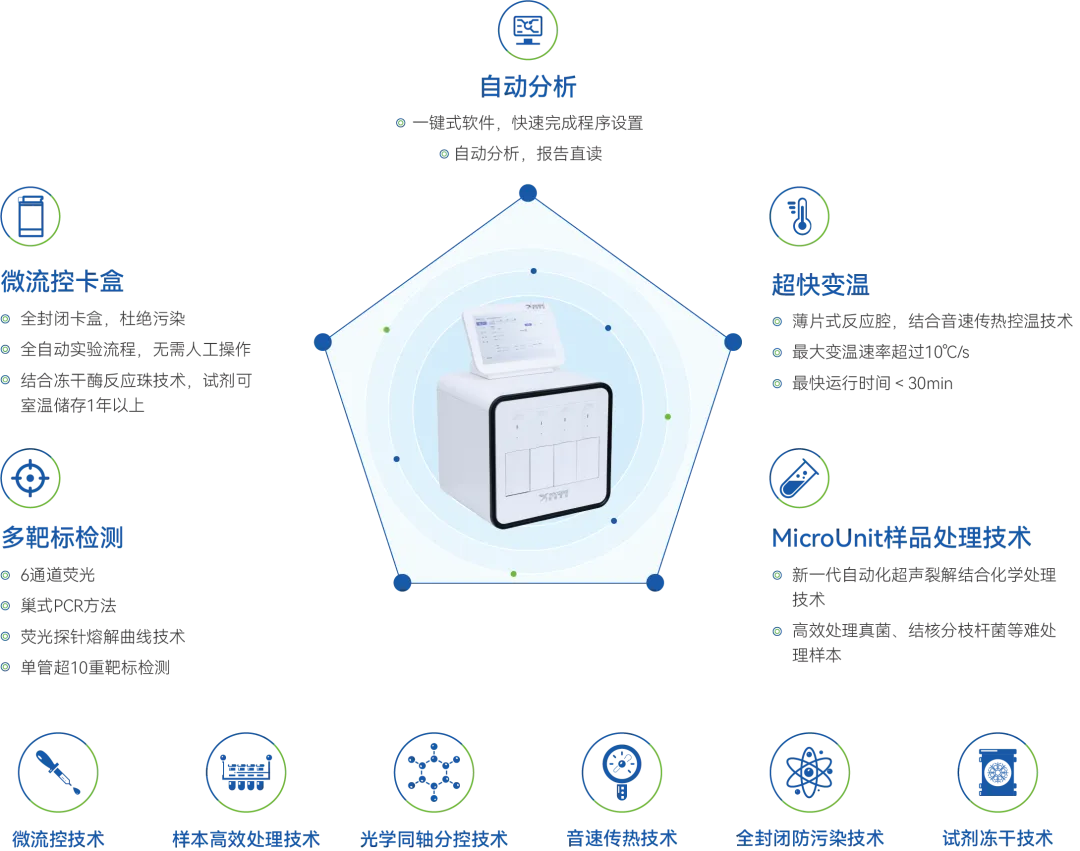
iFIND®全自动核酸检测分析系统,基于微流控技术,搭配集成封闭式卡盒,内置预装冻干检测试剂,打破传统分子检测实验室对环境条件要求、多种配套设备要求、人员实验技能要求的诸多禁锢,颠覆了传统核酸检测流程复杂、操作繁琐、耗时耗力、环境要求高等弊端,真正实现 “样本进,结果出”的全自动核酸检测。
技术特点
应用场景
iFIND®可配套检测项目涵盖了包括结核鉴定及耐药、真菌、细菌检测、细菌耐多药等病原体的多重、超多重核酸联合检测试剂盒。且iFIND®系统采用模块化设计,每个运行模块均具备独立运行,各模块间互不干扰,可同时运行不同类别核酸检测项目,实现不同类型样本随到随检。合理的运行成本,小巧的体积,灵活的检测通量,非常适合在应对重大公共卫生突发事件和疫情快速响应等疾病预防控制应用场景中使用。
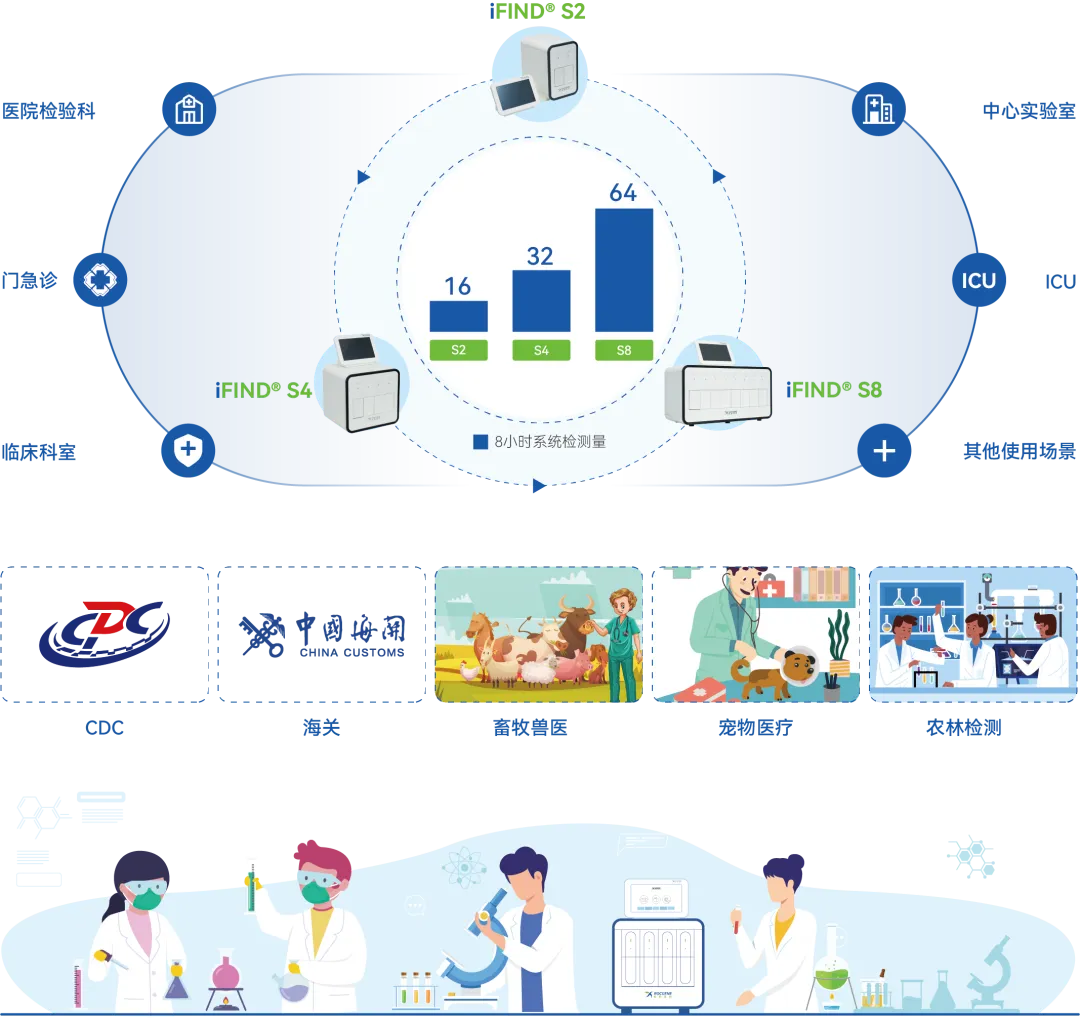
应用领域